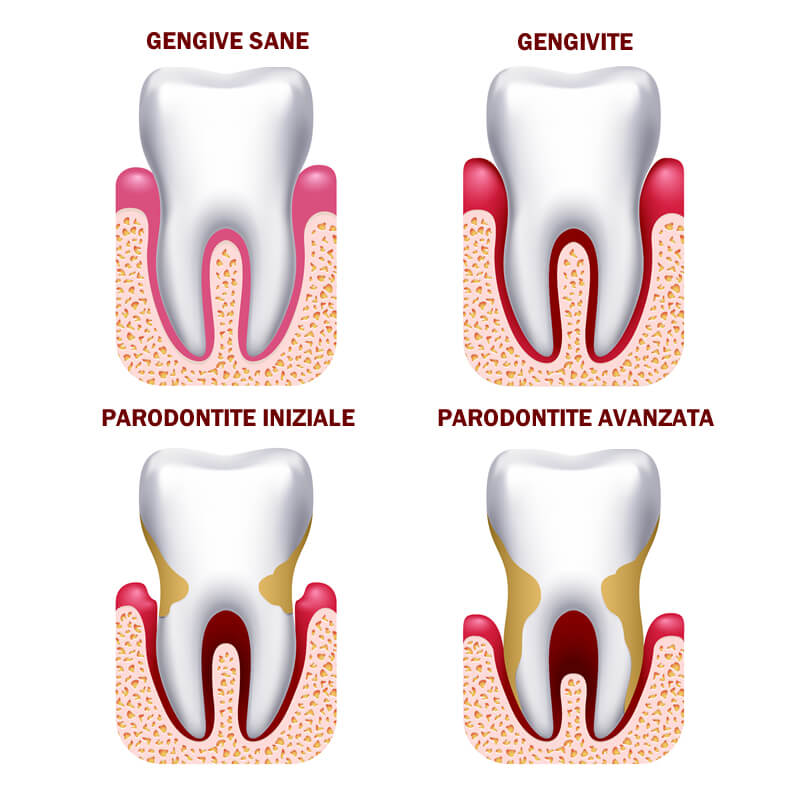
La Malattia Parodontale. Cause, sintomi e cura.
Anche se non colpisce direttamente i denti, ma il parodonto ossia l’insieme dei tessuti che sostengono il dente nell’osso alveolare, è la causa principale di mobilità dentale e di perdita precoce dei denti.
Le cause della malattia parodontale
La malattia parodontale è un’infezione a eziologia multifattoriale, vale a dire che è causata da diversi fattori, primo fra tutti la placca batterica. Il batterio che gioca un ruolo chiave nella malattia parodontale è il Fusobacterium nucleatum, un batterio commensale del cavo orale, ossia un batterio che vive nella cavità orale e non arreca danni, finché non cambiano le condizioni di omeostasi.
La placca batterica da sola non è sufficiente a scatenare una parodontite, ma sono necessari altri fattori concomitanti per innescare il processo infettivo che porterà alla perdita di osso e, quindi, alla mobilità dentale e alla perdita dei denti.
La predisposizione alla malattia parodontale è genetica, ovvero si eredita: se uno o entrambi i genitori soffrono o hanno sofferto di malattia parodontale, quasi certamente i figli erediteranno non la malattia, ma la predisposizione ad ammalarsi di parodontite.
Alcuni farmaci possono aumentare la predisposizione alla malattia parodontale, in quanto causano modificazione dell’omeostasi del cavo orale, per riduzione del flusso salivare o aumento del pH del cavo orale.
Anche il fumo di sigaretta è un fattore predisponente alla parodontite e diminuisce la risposta positiva alle cure, poiché la nicotina danneggia direttamente le gengive e influisce sul processo di guarigione dei tessuti parodontali.
L’universo femminile e la malattia parodontale
A causa delle continue variazioni ormonali, che si verificano durante la pubertà, il ciclo mestruale, la gravidanza e la menopausa, le donne sono più soggette a soffrire di malattia parodontale.
Durante la pubertà, non è difficile vedere giovani adolescenti con gravi gengiviti, questo a causa proprio del brusco cambiamento ormonale.
L’aumento di progesterone ed estrogeni, infatti, aumenta la permeabilità vascolare e l’iperplasia gengivale, favorendo così la comparsa di gengivite.
Durante la menopausa, invece, le variazioni ormonali portano ad una riduzione del flusso salivare e alla modificazione del pH del cavo orale. Di conseguenza si diventa più suscettibili all’insorgenza di carie e malattia parodontale. L’osteoporosi, inoltre, può indebolire l’osso che sostiene i denti, causandone prima la mobilità e poi la perdita.
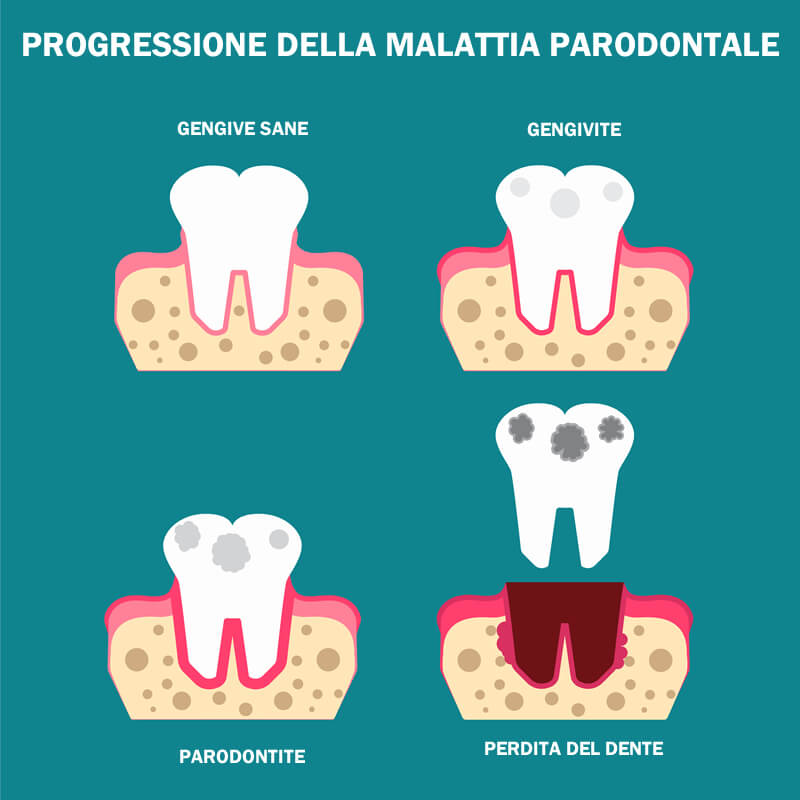
I sintomi della malattia parodontale
Non bisogna mai ignorare i sintomi della malattia parodontale, poiché non tendono a scomparire da soli, anzi, portano inevitabilmente ad un aggravamento della patologia.
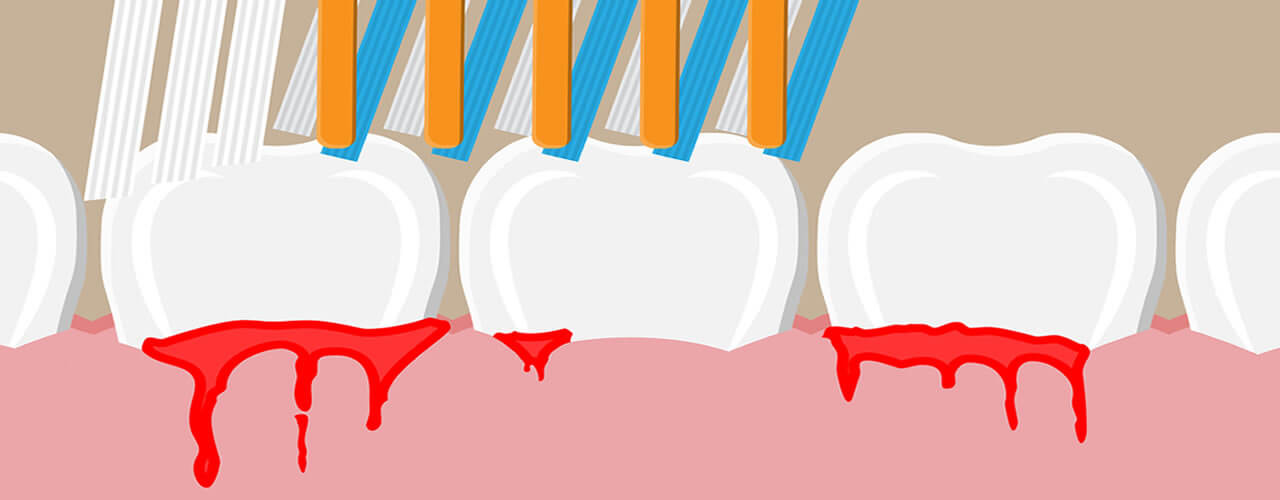
Il primo sintomo della malattia parodontale è il sanguinamento delle gengive, che appaiono gonfie e doloranti.
Anche la gengivite si presenta con gengive gonfie dolenti e sanguinanti, con la differenza che, una volta rimossa la causa, la condizione dei tessuti viene totalmente ripristinata. Ciò non accade con la parodontite.
Passata la prima fase acuta, si nota una retrazione delle gengive, che lasciano scoperti i colletti dei denti. Questo procurerà sensibilità dentale, agli stimoli caldi o freddi, e si avrà la percezione di vedere i denti più lunghi.
A questo stadio le gengive si ritirano perché c’è stata una perdita di osso e le gengive non fanno altro che seguire la nuova forma dell’osso alveolare.
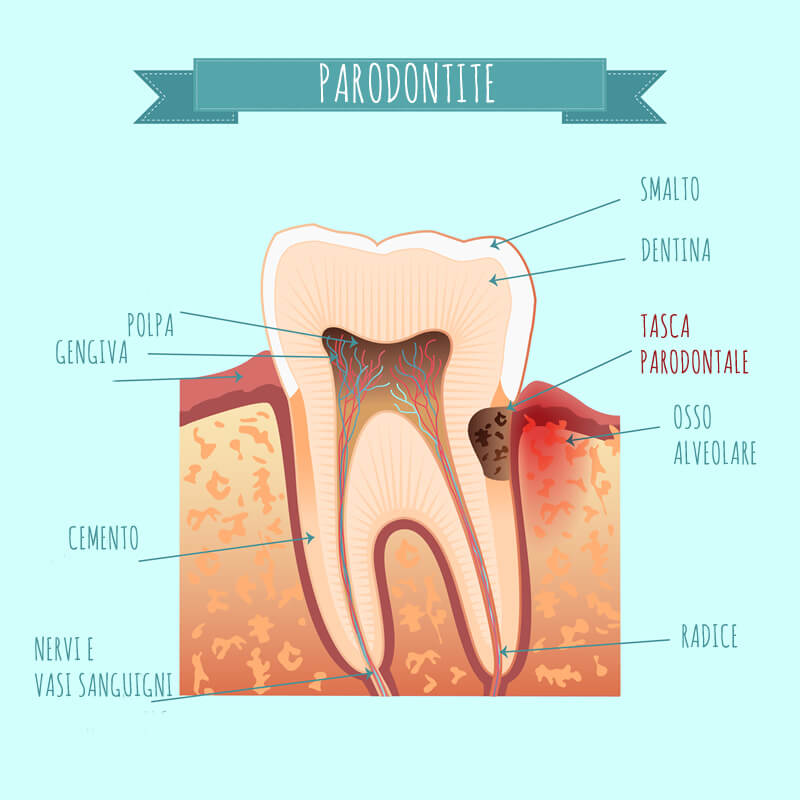
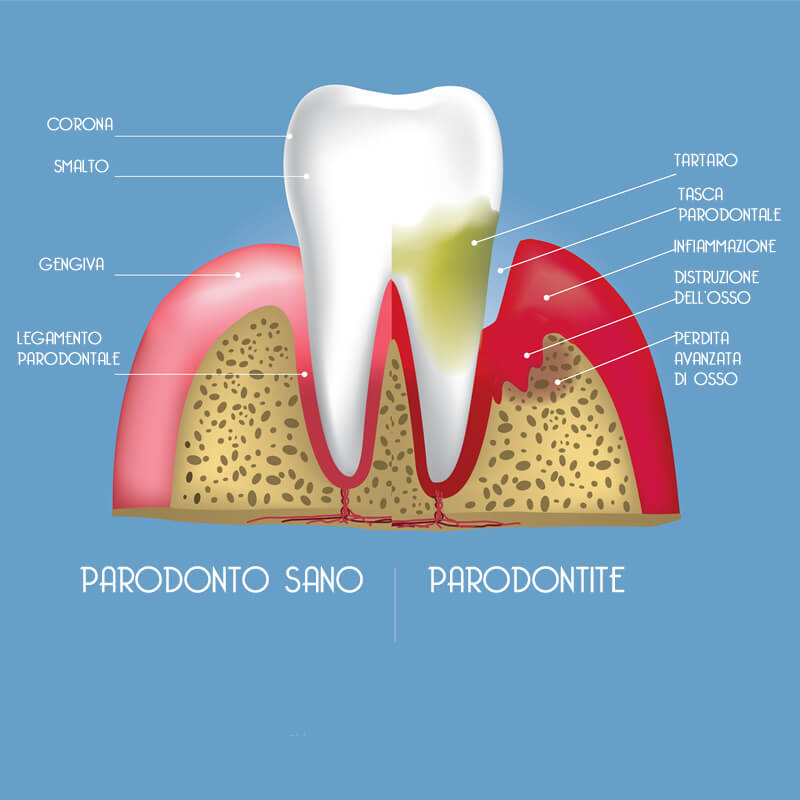
La malattia parodontale è caratterizzata dalla formazione di “tasche”, ossia uno spazio, dove prima c’era il legamento parodontale, tra il dente e la gengiva. All’interno di queste tasche si deposita la placca batterica, che essendo impossibile da rimuovere con le normali manovre di igiene orale domiciliare, diventa tartaro e continuerà ad arrecare danno al parodonto, cronicizzando la parodontite.
Man mano che la parodontite distrugge l’osso e il parodonto i denti cominciano ad avere una certa mobilità e, soprattutto se traumatizzati da un’occlusione scorretta, possono cominciare a spostarsi.
Il disturbo dell’alitosi accompagna ogni stadio della malattia parodontale. L’alito cattivo è causato dalla presenza di placca e tartaro all’interno delle tasche parodontali e dall’essudato infiammatorio proprio della patologia.

Malattia parodontale e patologie sistemiche
È stato notato che vi sono correlazioni tra alcune patologie sistemiche, come il diabete o le patologie cardiovascolari, e la malattia parodontale, poiché i batteri che causano la parodontite sono in grado di entrare nel circolo sanguigno e provocare patologie in altri distretti corporei; oppure generano una violenta risposta infiammatoria locale che si riflette a livello sistemico.
Le persone affette da diabete hanno un rischio maggiore di ammalarsi di parodontite e chi soffre di parodontite ha un rischio maggiore di ammalarsi di diabete. La parodontite infatti è considerata una delle complicanze del diabete non trattato. Questo avviene a causa dell’intensa reazione infiammatoria che si verifica nel corso della malattia parodontale e che influenza il controllo glicemico.
Con lo stesso meccanismo (la risposta infiammatoria locale che si riflette a livello sistemico) la parodontite è associata a un maggior rischio di ictus e infarto del miocardio; inoltre, potendo penetrare nel circolo ematico, i batteri che causano la parodontite possono provocare danni endoteliali ed endocarditi batteriche.
Il Fusobacterium nucleatum è associato al cancro del colon e al carcinoma orale. Poiché pare che possa creare un ambiente favorevole alla crescita di questi tipi di tumore.
Questo batterio, specifico del cavo orale, è stato infatti trovato in quantità maggiore nei tratti di colon affetti da alcuni tipi di tumore, rispetto alla parte sana di colon o nel colon di soggetti sani. (1)
La parodontite può avere anche complicanze di tipo ostetrico-ginecologiche, in quanto il F. nucleatum può infettare sia la vagina che l’utero. L’infezione uterina da F. nucleatum è associata al rischio di parto pretermine, in quanto questo batterio è stato spesso ritrovato nel liquido amniotico e nella placenta di donne che hanno partorito prematuramente. Inoltre, studi di laboratorio, effettuati sui topi, hanno dimostrato questa correlazione. (2)
Come si cura la malattia parodontale
La gengivite può essere curata con una semplice igiene dentale professionale, eliminando placca batterica e tartaro.
Mantenendo poi un’igiene orale domiciliare adeguata, il rischio di ammalarsi di gengivite viene pressoché annullato, a meno che non sussistano altri fattori di rischio come il diabete, la gravidanza o l’utilizzo di alcuni farmaci.
Affrontando la malattia parodontale nelle primissime fasi ed eliminando la causa principale dell’infezione, ossia la placca batterica, si riesce a contenerne il decorso e, quindi, i danni arrecati al parodonto e all’osso di sostegno dei denti.
La terapia non chirurgica più indicata nei casi di parodontite è il curettage o levigatura radicolare, che mira a rimuovere la placca batterica e il tartaro presenti nelle tasche parodontali
Il curettage viene eseguito, di norma dopo la seduta di igiene dentale professionale, in 4 sedute, in ciascuna delle quali si tratterà una singola emiarcata dentale per volta, utilizzando appositi strumenti detti curettes.
Quando si è verificata una notevole perdita di osso, con una recessione gengivale piuttosto rilevante, e l’avanzamento della parodontite viene contenuto è possibile ripristinare l’osso perduto con un intervento di rigenerazione ossea e di chirurgia plastica gengivale. Anche se il legamento parodontale non viene comunque ripristinato, questo intervento può stabilizzare i denti e migliorare l’estetica del sorriso, a patto che vengano rispettati i controlli dentistici e le sedute previste di igiene dentale e curettage radicolare.
Prevenzione della malattia parodontale
Una diagnosi precoce è l’arma vincente per prevenire e curare tempestivamente la malattia parodontale, ma è necessaria la collaborazione del paziente che dovrà adottare uno stile di vita più salutare, abbandonando abitudini viziate come quella del tabagismo, ad esempio, e mantenendo un’igiene orale domiciliare impeccabile, utilizzando oltre allo spazzolino e al dentifricio, anche filo interdentale o scovolini e un collutorio specifico.
Presso il nostro Studio miriamo sempre ad illustrare chiaramente prevenzione e diagnosi, per sensibilizzare il paziente e renderlo autonomo nella gestione della propria salute orale.
Se soffri di parodontite o noti uno o più sintomi sopra descritti, prenota una visita senza impegno e saremo lieti di esporti tutte le possibili terapie in base alle tue esigenze.
Se ti piacciono i nostri articoli, seguici sulle reti sociali Facebook e Instagram, dove troverai molte altre informazioni e curiosità su temi dentali!